Zaburzenie afektywne dwubiegunowe (ChAD), choć często niezrozumiane, jest przewlekłą chorobą psychiczną, która znacząco wpływa na życie milionów ludzi na całym świecie. Zrozumienie tej choroby jest absolutnie kluczowe zarówno dla osób nią dotkniętych, jak i dla ich bliskich, którzy często czują się zagubieni w obliczu skrajnych wahań nastroju. W tym artykule, jako Dagmara Wieczorek, postaram się dostarczyć kompleksowych i wiarygodnych informacji, które pomogą Państwu lepiej zrozumieć naturę ChAD, jej objawy, przyczyny, proces diagnozy oraz nowoczesne metody leczenia.
Zaburzenie dwubiegunowe to choroba nastroju poznaj jej objawy, typy i metody leczenia
- Zaburzenie afektywne dwubiegunowe (ChAD) to przewlekłe zaburzenie psychiczne charakteryzujące się występowaniem epizodów depresji oraz manii lub hipomanii.
- Choroba manifestuje się skrajnymi zmianami nastroju: od euforii i wzmożonej aktywności (mania/hipomania) po głęboki smutek i spadek energii (depresja).
- Wyróżnia się różne typy ChAD (np. typ I, typ II, cyklotymia), różniące się nasileniem i rodzajem epizodów.
- Przyczyny są złożone i obejmują czynniki genetyczne, biologiczne (neuroprzekaźniki) oraz środowiskowe (stres, trauma).
- Diagnoza stawiana jest przez psychiatrę na podstawie szczegółowego wywiadu, często jest opóźniona z powodu mylenia z depresją jednobiegunową.
- Leczenie jest długotrwałe i opiera się na farmakoterapii (stabilizatory nastroju), psychoedukacji oraz psychoterapii, co pozwala na stabilizację i prowadzenie satysfakcjonującego życia.
Czym jest zaburzenie afektywne dwubiegunowe
Rozszyfrowujemy termin: od psychozy maniakalno-depresyjnej do ChAD
Zaburzenie afektywne dwubiegunowe, w skrócie ChAD, to nazwa, która w ostatnich latach zastąpiła starsze, często stygmatyzujące określenia, takie jak psychoza maniakalno-depresyjna czy cyklofrenia. Ta ewolucja nazewnictwa odzwierciedla lepsze zrozumienie natury choroby. Dziś wiemy, że ChAD to przewlekłe zaburzenie nastroju, które charakteryzuje się występowaniem co najmniej dwóch epizodów afektywnych czyli skrajnych stanów emocjonalnych, które znacząco odbiegają od typowego funkcjonowania.
Dwa bieguny nastroju: fundamentalna zasada choroby
Kluczową cechą ChAD, jak sama nazwa wskazuje, jest występowanie dwóch przeciwstawnych "biegunów" nastroju. Z jednej strony mamy epizody depresji, charakteryzujące się głębokim smutkiem i brakiem energii, a z drugiej epizody manii lub hipomanii, czyli stany patologicznie podwyższonego nastroju, euforii lub drażliwości. Pomiędzy tymi skrajnymi fazami często występują okresy remisji, kiedy pacjent funkcjonuje stabilnie i bez objawów. To właśnie ta cykliczność i obecność obu biegunów definiuje chorobę i odróżnia ją od innych zaburzeń nastroju.
To nie jest zwykła huśtawka nastrojów gdzie leży granica?
Wielu z nas doświadcza wahań nastroju to naturalna część życia. Jednak w przypadku ChAD mówimy o czymś zupełnie innym. Epizody manii, hipomanii czy depresji w przebiegu zaburzenia dwubiegunowego mają charakter patologiczny. Są na tyle intensywne i długotrwałe, że znacząco upośledzają codzienne funkcjonowanie, wpływają na pracę, relacje społeczne i zdolność do dbania o siebie. To nie jest po prostu "zły dzień" czy "chwilowa euforia"; to stany, które przejmują kontrolę nad życiem osoby chorej, często prowadząc do poważnych konsekwencji.
Jak często występuje ChAD w Polsce? Zaskakujące statystyki
Z mojego doświadczenia wynika, że wiele osób jest zaskoczonych, jak powszechne jest zaburzenie afektywne dwubiegunowe. Szacuje się, że na różne formy ze spektrum dwubiegunowości cierpi w Polsce od 2% do nawet 11% populacji. To oznacza, że prawdopodobnie każdy z nas zna kogoś, kto zmaga się z tą chorobą, nawet jeśli o tym nie wie. ChAD najczęściej diagnozowana jest u osób przed 35. rokiem życia, a pierwsze objawy często pojawiają się już przed 20. rokiem życia. Co ciekawe, statystycznie choroba dotyka w równym stopniu kobiety i mężczyzn, choć obserwujemy różnice w typach typ I częściej występuje u mężczyzn, natomiast typ II u kobiet.

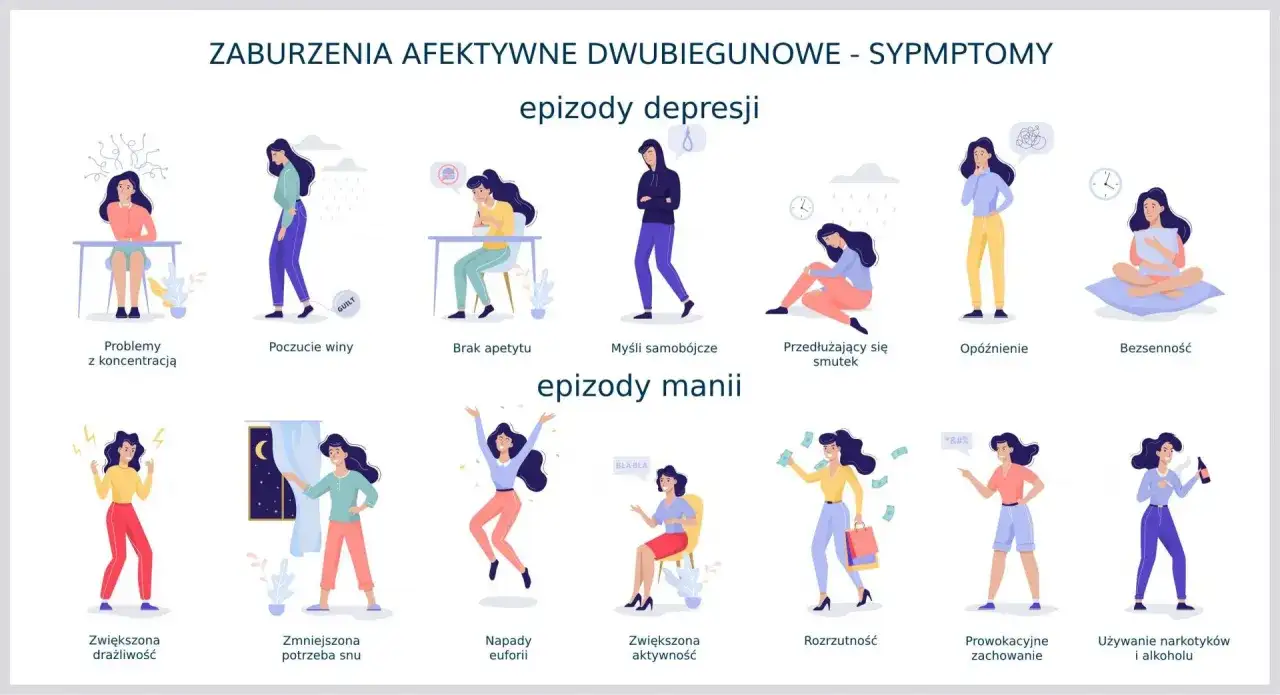
Jak rozpoznać dwa oblicza choroby kluczowe objawy
Na szczycie świata: czym jest mania i dlaczego jest niebezpieczna?
Epizod manii to stan, w którym pacjent doświadcza patologicznie podwyższonego nastroju, euforii lub drażliwości. To nie jest zwykła radość, ale często nieadekwatne do sytuacji, wręcz niekontrolowane poczucie szczęścia, wszechmocy lub intensywny gniew. Mania jest szczególnie niebezpieczna, ponieważ prowadzi do upośledzenia krytycyzmu, co skutkuje podejmowaniem ryzykownych i często destrukcyjnych działań. Osoba w manii może czuć się "na szczycie świata", ale jej otoczenie często widzi chaos i zagrożenie.
Zmniejszona potrzeba snu i gonitwa myśli pierwsze sygnały ostrzegawcze
Wśród pierwszych i najbardziej charakterystycznych objawów manii często obserwujemy drastycznie zmniejszoną potrzebę snu. Pacjent może spać zaledwie kilka godzin, a mimo to czuć się pełen energii. Pojawia się także gonitwa myśli, czyli szybkie, nieuporządkowane przeskakiwanie od jednej idei do drugiej, co utrudnia skupienie. Towarzyszy temu wielomówność, często bardzo szybka i trudna do przerwania, a także pobudzenie psychoruchowe niemożność usiedzenia w miejscu, nadmierna gestykulacja, ciągła aktywność.
Finansowe ryzyko i impulsywne decyzje destrukcyjna siła manii
Jednym z najbardziej destrukcyjnych aspektów manii jest skłonność do podejmowania ryzykownych działań bez oceny konsekwencji. Pacjenci mogą wydawać ogromne sumy pieniędzy, zaciągać długi, podejmować impulsywne decyzje biznesowe, angażować się w ryzykowne zachowania seksualne czy inwestycje. Brak krytycyzmu sprawia, że nie dostrzegają zagrożeń, co często prowadzi do poważnych problemów finansowych, prawnych i osobistych, które pozostają nawet po ustąpieniu epizodu.
Urojenia wielkościowe i objawy psychotyczne kiedy mania wymyka się spod kontroli
W ciężkich przypadkach manii, zwłaszcza tych nieleczonych, mogą pojawić się objawy psychotyczne. Najczęściej są to urojenia wielkościowe, czyli nieprawdziwe przekonania o własnej niezwykłości, posiadaniu nadprzyrodzonych mocy, ogromnym bogactwie czy byciu ważną postacią historyczną. Mogą również wystąpić halucynacje. W takich sytuacjach kontakt z rzeczywistością jest znacznie zaburzony, a pacjent wymaga natychmiastowej interwencji medycznej.Cicha energia: jak odróżnić hipomanię od dobrego nastroju?
Hipomania to łagodniejsza forma manii. Nastrój jest podwyższony, energia wzrasta, a osoba czuje się bardziej produktywna, kreatywna i towarzyska. Jednak w przeciwieństwie do manii, w hipomanii nie występują objawy psychotyczne, a upośledzenie funkcjonowania społecznego czy zawodowego jest znacznie mniejsze lub wcale nie występuje. Pacjent często zachowuje częściowy krytycyzm, choć jego bliscy mogą zauważyć, że "coś jest nie tak". Hipomania często bywa mylona ze zwykłym, dobrym nastrojem, co utrudnia wczesną diagnozę ChAD typu II.
W otchłani rozpaczy: charakterystyka depresji w przebiegu ChAD
Epizod depresyjny w przebiegu ChAD jest równie wyniszczający, jak mania, a często bywa nawet trudniejszy do zniesienia. Charakteryzuje się głębokim obniżeniem nastroju, uczuciem smutku, beznadziei i pustki. Typowa jest anhedonia, czyli utrata zdolności do odczuwania przyjemności z czynności, które wcześniej sprawiały radość. Pacjent doświadcza spadku energii, chronicznego zmęczenia, problemów z koncentracją i pamięcią. Często pojawia się także poczucie winy, niska samoocena, zaburzenia snu (bezsenność lub nadmierna senność) oraz apetytu (brak apetytu lub objadanie się). W depresji dwubiegunowej często obserwujemy również znaczne spowolnienie psychoruchowe.
Anhedonia i spadek energii czym różni się od "zwykłego" smutku?
Anhedonia i spadek energii w depresji dwubiegunowej to coś więcej niż przemijający smutek czy zmęczenie. Anhedonia to głęboka niezdolność do czerpania radości z czegokolwiek ulubione hobby, spotkania z przyjaciółmi, smaczny posiłek wszystko staje się obojętne. Spadek energii jest tak intensywny, że nawet proste czynności, takie jak wstanie z łóżka czy umycie zębów, wydają się niewykonalne. To poczucie paraliżującego zmęczenia i beznadziei, które utrzymuje się tygodniami lub miesiącami, jest kluczowe dla odróżnienia od "zwykłego" smutku.
Podwyższone ryzyko samobójstwa najgroźniejszy aspekt choroby
Niestety, muszę podkreślić, że depresja w przebiegu ChAD wiąże się z niezwykle wysokim ryzykiem myśli i prób samobójczych. Szacuje się, że od 15% do nawet 50% pacjentów z ChAD podejmuje próby samobójcze, co czyni ten aspekt choroby jednym z najgroźniejszych. Dlatego tak ważne jest, aby bliscy byli wyczuleni na wszelkie sygnały alarmowe i aby pacjent miał zapewnione profesjonalne wsparcie. Nigdy nie należy lekceważyć myśli samobójczych zawsze wymagają one natychmiastowej interwencji.
Chaos emocji: czym są i dlaczego epizody mieszane są tak groźne?
Epizody mieszane to jedne z najbardziej wyniszczających i niebezpiecznych stanów w przebiegu ChAD. Charakteryzują się jednoczesnym występowaniem objawów manii/hipomanii i depresji. Wyobraźmy sobie osobę, która odczuwa głęboki smutek i beznadzieję, ale jednocześnie jest pobudzona, niespokojna, ma gonitwę myśli i potrzebuje mało snu. Ten wewnętrzny chaos emocjonalny jest niezwykle trudny do zniesienia i niestety wiąże się z jeszcze wyższym ryzykiem samobójstwa niż czysta depresja czy mania. Pacjenci w epizodach mieszanych często czują się rozdarci i bezsilni.
Nie każda dwubiegunowość jest taka sama poznaj typy ChAD
ChAD typu I: życie z pełnoobjawową manią
ChAD typu I to klasyczna forma zaburzenia dwubiegunowego, charakteryzująca się występowaniem co najmniej jednego pełnoobjawowego epizodu manii. Te epizody są zazwyczaj przeplatane okresami ciężkiej depresji, choć zdarzają się również okresy remisji. Pacjenci z ChAD typu I doświadczają najbardziej intensywnych i wyniszczających wahań nastroju, które mogą prowadzić do znacznego upośledzenia funkcjonowania i często wymagają hospitalizacji.
ChAD typu II: ukryta hipomania i dominująca depresja
ChAD typu II jest często trudniejsza do zdiagnozowania, ponieważ dominują w niej epizody ciężkiej depresji, a epizody hipomanii są łagodniejsze i mogą być mylone z okresami dobrego samopoczucia. W tym typie choroby nigdy nie występuje pełnoobjawowa mania. To właśnie te "ukryte" epizody hipomanii są kluczowe dla odróżnienia od depresji jednobiegunowej. Niestety, często pacjenci z ChAD typu II przez lata są leczeni na depresję, co może prowadzić do nieskuteczności terapii i pogorszenia stanu.
Cyklotymia: kiedy wahania nastroju stają się codziennością
Cyklotymia to przewlekłe wahania nastroju, które są mniej nasilone niż pełne epizody manii/hipomanii czy depresji, ale utrzymują się przez długi czas co najmniej dwa lata u dorosłych. Osoby z cyklotymią doświadczają licznych okresów objawów hipomaniakalnych i depresyjnych, które nie spełniają jednak pełnych kryteriów epizodów. Mimo łagodniejszego przebiegu, cyklotymia może znacząco wpływać na jakość życia i funkcjonowanie, a także zwiększa ryzyko rozwoju pełnoobjawowej ChAD.
Co oznacza diagnoza "rapid cycling" (szybka zmiana faz)?
Termin "rapid cycling", czyli szybka zmiana faz, odnosi się do specyficznego przebiegu ChAD, w którym pacjent doświadcza co najmniej czterech epizodów (manii, hipomanii lub depresji) w ciągu jednego roku. Ten typ przebiegu jest szczególnie trudny do leczenia i często wymaga bardziej intensywnej farmakoterapii. Pacjenci z rapid cycling doświadczają częstych i gwałtownych zmian nastroju, co jest niezwykle wyczerpujące zarówno dla nich, jak i dla ich bliskich.
Skąd bierze się choroba dwubiegunowa analiza przyczyn
Rola genów: czy ChAD można odziedziczyć?
Z mojego punktu widzenia, genetyka odgrywa bardzo istotną rolę w rozwoju ChAD. Ryzyko zachorowania jest znacznie wyższe, jeśli choroba występowała w rodzinie. Jeśli jeden z rodziców choruje na ChAD, ryzyko dla dziecka wynosi około 10-15%. W przypadku choroby u obojga rodziców, ryzyko to może sięgać nawet 75%. To nie oznacza, że każdy, kto ma krewnego z ChAD, zachoruje, ale predyspozycje genetyczne są bezsprzeczne. Badania wskazują na złożony wzorzec dziedziczenia, w którym bierze udział wiele genów.
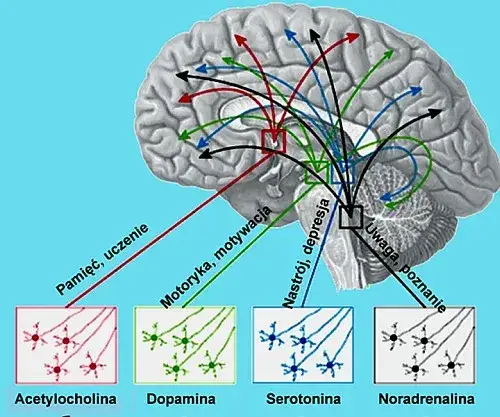
Chemia mózgu pod lupą: co mówią badania o neuroprzekaźnikach?
Kolejnym kluczowym elementem w etiologii ChAD są czynniki biologiczne, a w szczególności zaburzenia równowagi neuroprzekaźników w mózgu. Neuroprzekaźniki to substancje chemiczne, które odpowiadają za komunikację między komórkami nerwowymi. W ChAD obserwuje się dysfunkcje w układach serotoniny, dopaminy i noradrenaliny. Na przykład, nadmiar dopaminy może być związany z epizodami manii, podczas gdy jej niedobór z depresją. To złożone interakcje, które prowadzą do niestabilności nastroju.
Jak stres, trauma i styl życia mogą aktywować chorobę?
Choć geny i biologia odgrywają fundamentalną rolę, czynniki środowiskowe mogą działać jako wyzwalacze pierwszych epizodów lub nawrotów choroby. Silny stres, traumatyczne wydarzenia życiowe, takie jak utrata bliskiej osoby, poważne konflikty czy nadużycia, mogą destabilizować układ nerwowy i aktywować chorobę. Również zaburzenia rytmu dobowego, niedobór snu, a także nadużywanie substancji psychoaktywnych (alkoholu, narkotyków) są znanymi czynnikami ryzyka, które mogą prowokować epizody manii lub depresji. Dlatego tak ważne jest dbanie o higienę życia.
Droga do diagnozy jak psychiatra rozpoznaje ChAD w Polsce
Dlaczego postawienie trafnej diagnozy trwa latami?
Jednym z największych wyzwań w leczeniu ChAD jest opóźnienie w postawieniu trafnej diagnozy. Z mojego doświadczenia wynika, że średnio trwa to od 5 do 10 lat od wystąpienia pierwszych objawów. Głównym powodem jest fakt, że choroba często zaczyna się od epizodu depresji, co prowadzi do mylenia jej z depresją jednobiegunową (nawracającą). Pacjenci są leczeni wyłącznie na depresję, co może nie tylko być nieskuteczne, ale nawet pogarszać przebieg ChAD, np. poprzez wywołanie manii lekami przeciwdepresyjnymi.
Różnicowanie z depresją jednobiegunową największe wyzwanie diagnostyczne
Różnicowanie ChAD z depresją jednobiegunową jest największym wyzwaniem diagnostycznym dla psychiatrów. Kluczowe elementy, które pozwalają na odróżnienie, to przede wszystkim obecność w historii pacjenta epizodów manii lub hipomanii. Inne wskazówki to wczesny początek choroby (przed 25. rokiem życia), nagły początek i koniec epizodów, obecność objawów psychotycznych w depresji, depresja atypowa (np. nadmierna senność, zwiększony apetyt), a także dodatni wywiad rodzinny w kierunku ChAD. Czasem subtelne sygnały z przeszłości są kluczowe.
Rola wywiadu z pacjentem i rodziną w procesie diagnostycznym
W procesie diagnozowania ChAD kluczową rolę odgrywa szczegółowy wywiad z pacjentem. Psychiatra pyta o historię życia, przebieg objawów, ich nasilenie, czas trwania i wpływ na funkcjonowanie. Jednak równie ważny, a często nawet ważniejszy, jest wywiad z rodziną pacjenta. Bliscy często dostrzegają zmiany w zachowaniu, które sam pacjent w manii czy hipomanii może bagatelizować lub nie pamiętać. Ich perspektywa jest nieocenionym źródłem informacji, które pozwala na pełniejsze zrozumienie przebiegu choroby.
Jakie kryteria (ICD-10) muszą być spełnione do postawienia diagnozy?
Diagnoza ChAD opiera się na ściśle określonych kryteriach diagnostycznych zawartych w Międzynarodowej Klasyfikacji Chorób i Problemów Zdrowotnych (obecnie ICD-10, wkrótce ICD-11). Do postawienia diagnozy ChAD typu I konieczne jest stwierdzenie co najmniej jednego epizodu manii w historii pacjenta. W przypadku ChAD typu II, wymagane jest wystąpienie co najmniej jednego epizodu hipomanii oraz co najmniej jednego epizodu ciężkiej depresji. Lekarz psychiatra analizuje wszystkie zebrane informacje, aby precyzyjnie dopasować je do tych kryteriów.

Nowoczesne leczenie ChAD jak odzyskać kontrolę nad życiem
Farmakoterapia fundament stabilizacji nastroju
Farmakoterapia stanowi absolutny fundament leczenia zaburzenia afektywnego dwubiegunowego. Jest to proces długotrwały, często trwający całe życie, ale niezwykle skuteczny w stabilizowaniu nastroju i zapobieganiu nawrotom. Ważne jest, aby pacjent i jego bliscy zrozumieli, że regularne przyjmowanie leków, nawet w okresach dobrego samopoczucia, jest kluczowe dla utrzymania remisji i prowadzenia satysfakcjonującego życia. Przerwanie leczenia bez konsultacji z lekarzem niemal zawsze prowadzi do nawrotu choroby.
Leki normotymiczne (stabilizatory) co warto o nich wiedzieć?
Kluczową grupą leków w terapii ChAD są leki stabilizujące nastrój, zwane normotymikami. Do najczęściej stosowanych należą sole litu, kwas walproinowy, lamotrygina i karbamazepina. Każdy z nich działa nieco inaczej i jest dobierany indywidualnie do potrzeb pacjenta, uwzględniając typ ChAD, dominujące objawy i ewentualne działania niepożądane. Sole litu są uznawane za "złoty standard" w profilaktyce nawrotów, zwłaszcza epizodów maniakalnych, a także zmniejszają ryzyko samobójstwa.
Rola leków przeciwpsychotycznych i przeciwdepresyjnych
Oprócz normotymików, w leczeniu ChAD często stosuje się leki przeciwpsychotyczne, zwłaszcza te nowszej generacji (neuroleptyki atypowe). Są one skuteczne w leczeniu ostrych epizodów manii, a także w profilaktyce nawrotów i w leczeniu depresji dwubiegunowej. Leki przeciwdepresyjne są stosowane z dużą ostrożnością i zazwyczaj tylko w połączeniu ze stabilizatorami nastroju, aby zminimalizować ryzyko wywołania zmiany fazy na manię lub hipomanię. Ich użycie wymaga ścisłego monitorowania przez psychiatrę.
Psychoedukacja: dlaczego wiedza o chorobie jest kluczowa dla pacjenta i rodziny?
W mojej praktyce zawsze podkreślam ogromne znaczenie psychoedukacji. Wiedza o chorobie, jej objawach, przebiegu, a zwłaszcza o wczesnych zwiastunach nawrotów, jest kluczowa dla pacjenta i jego rodziny. Dzięki niej pacjent uczy się rozpoznawać sygnały ostrzegawcze i wie, jak reagować. Rodzina zaś lepiej rozumie zachowania chorego i może skuteczniej go wspierać. Psychoedukacja poprawia współpracę w procesie leczenia, zwiększa przestrzeganie zaleceń terapeutycznych i znacząco poprawia rokowanie.
Jak psychoterapia pomaga w radzeniu sobie z ChAD?
Psychoterapia, choć nie zastępuje farmakoterapii, jest jej niezwykle ważnym uzupełnieniem. Pomaga pacjentom radzić sobie z emocjami, stresem, traumami i wyzwaniami, jakie niesie życie z ChAD. Dzięki terapii pacjenci uczą się strategii radzenia sobie z objawami, poprawiają swoje funkcjonowanie społeczne i zawodowe, a także budują zdrowsze relacje. To proces, który wzmacnia pacjenta i daje mu narzędzia do lepszego zarządzania chorobą.
Terapia poznawczo-behawioralna w praktyce
Jedną z najczęściej stosowanych i najlepiej przebadanych form psychoterapii w ChAD jest terapia poznawczo-behawioralna (CBT). Pomaga ona pacjentom identyfikować i zmieniać negatywne wzorce myślenia i zachowania, które mogą przyczyniać się do wahań nastroju. CBT uczy również technik radzenia sobie ze stresem, poprawia umiejętności rozwiązywania problemów i pomaga w regulacji emocji. Jest to bardzo praktyczne podejście, które daje konkretne narzędzia do codziennego życia.
Znaczenie regularnego rytmu dobowego i unikania używek
W ramach psychoterapii, zwłaszcza terapii interpersonalnej i rytmów społecznych (IPSRT), pacjenci uczą się również znaczenia stabilnego stylu życia. Regularny rytm dobowy, czyli stałe pory snu i budzenia, jest niezwykle ważny dla stabilizacji nastroju. Unikanie substancji psychoaktywnych, takich jak alkohol czy narkotyki, jest absolutnie konieczne, ponieważ mogą one wywoływać epizody i destabilizować leczenie. Zbilansowana dieta i umiarkowana aktywność fizyczna również odgrywają istotną rolę w utrzymaniu dobrej kondycji psychicznej.Życie z diagnozą ChAD praktyczne wskazówki i perspektywy
Jak wspierać bliską osobę z chorobą afektywną dwubiegunową?
- Edukuj się: Zrozumienie choroby jest pierwszym krokiem do skutecznego wsparcia.
- Bądź empatyczny, ale stawiaj granice: Rozpoznawaj objawy, ale nie daj się wciągnąć w destrukcyjne zachowania.
- Zachęcaj do leczenia: Wspieraj w regularnym przyjmowaniu leków i uczestnictwie w terapii.
- Obserwuj i reaguj: Ucz się rozpoznawać wczesne sygnały nawrotu i informuj o nich lekarza.
- Dbaj o siebie: Wspieranie osoby z ChAD jest wyczerpujące; pamiętaj o własnym zdrowiu psychicznym.
- Nie obwiniaj: Pamiętaj, że choroba to nie wina pacjenta, a objawy nie są jego "złą wolą".
Praca zawodowa i relacje czy można normalnie funkcjonować?
Jednym z najczęstszych pytań, jakie słyszę, jest: "Czy z ChAD można normalnie funkcjonować?". Moja odpowiedź brzmi: tak, w wielu przypadkach jest to możliwe! Systematyczne leczenie, obejmujące farmakoterapię i psychoterapię, pozwala na osiągnięcie długotrwałych remisji. Wiele osób z ChAD prowadzi satysfakcjonujące życie zawodowe, buduje trwałe relacje i realizuje swoje pasje. Kluczem jest akceptacja choroby, ścisła współpraca z zespołem terapeutycznym i dbanie o stabilny styl życia. Wymaga to wysiłku, ale jest absolutnie osiągalne.
Przeczytaj również: Zaburzenia sensoryczne u dzieci: rozpoznaj objawy i pomóż maluchowi