Rozpoznanie zaburzeń odżywiania to często pierwszy, niezwykle trudny, ale i najważniejszy krok w kierunku powrotu do zdrowia. Ten artykuł ma za zadanie dostarczyć Ci rzetelnych informacji o sygnałach ostrzegawczych zarówno tych widocznych na zewnątrz, jak i tych ukrytych w psychice abyś mógł/mogła zrozumieć, co dzieje się z Tobą lub z bliską osobą i podjąć świadomą decyzję o szukaniu profesjonalnej pomocy.
Zaburzenia odżywiania: kluczowe objawy i sygnały, których nie wolno ignorować
- Zaburzenia odżywiania to poważne choroby, dotykające coraz więcej osób, zwłaszcza młodych, z objawami behawioralnymi, psychicznymi i fizycznymi.
- Główne typy to anoreksja, bulimia i zespół kompulsywnego objadania się, ale istnieją też mniej znane formy jak ortoreksja czy ARFID.
- Niska samoocena, obsesyjne myślenie o jedzeniu i wyglądzie oraz lęk przed przytyciem to częste sygnały psychiczne.
- Fizyczne konsekwencje mogą obejmować utratę wagi, problemy z włosami, skórą, zębami oraz zaburzenia hormonalne.
- Wczesne rozpoznanie i profesjonalna pomoc (psychiatra, psychoterapeuta, dietetyk) są kluczowe dla powrotu do zdrowia.

Pierwsze sygnały, których nie wolno ignorować
Wczesne rozpoznanie zaburzeń odżywiania jest absolutnie kluczowe dla skutecznego leczenia i uniknięcia poważnych, często nieodwracalnych konsekwencji zdrowotnych. W Polsce problem ten dotyka około 5-8% populacji, a co najbardziej niepokojące, coraz częściej obserwuję go u młodszych dzieci, nawet poniżej 12. roku życia, oraz u mężczyzn. Pandemia COVID-19 i związana z nią izolacja oraz wszechobecność mediów społecznościowych tylko nasiliły ten trend. Jeśli czujesz niepokój o siebie lub kogoś bliskiego, wiedz, że Twój niepokój jest w pełni uzasadniony to poważne choroby, które wymagają natychmiastowej uwagi.
Zmiany w zachowaniu przy stole: kiedy dieta staje się obsesją?
Kiedy obserwuję moich pacjentów, często widzę, jak subtelne zmiany w zachowaniu wokół jedzenia stają się pierwszymi, alarmującymi sygnałami. Zwróć uwagę na następujące aspekty:
- Unikanie wspólnych posiłków lub znajdowanie wymówek, by nie jeść w towarzystwie.
- Jedzenie w samotności, często w ukryciu.
- Rygorystyczne liczenie kalorii, makroskładników, obsesyjne sprawdzanie etykiet produktów.
- Nagłe przechodzenie na restrykcyjne diety (np. weganizm, dieta bezglutenowa) bez wyraźnych wskazań medycznych, często z dużą determinacją i poczuciem wyższości.
- Rytuały związane z jedzeniem, takie jak krojenie jedzenia na bardzo małe kawałki, długie żucie, mieszanie składników w specyficzny sposób.
- Nadmierna i kompulsywna aktywność fizyczna, często wykonywana pomimo zmęczenia, choroby czy braku czasu.
- Częste ważenie się, nawet kilka razy dziennie, oraz silne reakcje emocjonalne na wynik.
- Noszenie luźnych, workowatych ubrań w celu ukrycia sylwetki lub utraty wagi.
Emocjonalna karuzela: jak nastrój i samoocena zdradzają problem?
Zaburzenia odżywiania to nie tylko problem z jedzeniem, to przede wszystkim choroba psychiki. Obserwuję, jak pacjenci zmagają się z intensywnymi i wyniszczającymi emocjami. Oto sygnały, które powinny wzbudzić Twoją czujność:- Obsesyjne myślenie o jedzeniu, wadze i wyglądzie, które dominuje w codziennym życiu.
- Silny lęk przed przytyciem, nawet jeśli waga jest prawidłowa lub poniżej normy.
- Zniekształcony obraz własnego ciała (dysmorfofobia) osoba widzi się jako grubą, mimo że jest szczupła.
- Niska samoocena, która jest silnie uzależniona od wagi, kształtu ciała i kontroli nad jedzeniem.
- Wahania nastroju, drażliwość, lęki, często bez wyraźnej przyczyny.
- Objawy depresyjne, takie jak smutek, apatia, utrata zainteresowań, problemy ze snem.
- Wycofanie społeczne, unikanie spotkań z przyjaciółmi, rodziną, izolacja.
Lustro, waga i centymetr: gdy kontrola nad ciałem wymyka się spod kontroli
To, co często widzę w gabinecie, to przerażająca dysharmonia między tym, co pacjent widzi w lustrze, a tym, co widzą inni. Zniekształcony obraz własnego ciała, czyli dysmorfofobia, jest centralnym elementem wielu zaburzeń odżywiania. Osoba może być skrajnie wychudzona, a mimo to widzieć w sobie nadmierne krągłości, co napędza spiralę lęku przed przytyciem i obsesyjnej kontroli. Ta obsesja manifestuje się nieustannym ważeniem, mierzeniem obwodów i porównywaniem się z nierealistycznymi wzorcami. Niska samoocena, która jest niemal całkowicie uzależniona od wagi, sprawia, że każda cyfra na wadze staje się wyrokiem, a każdy centymetr powodem do paniki. To pułapka, z której bardzo trudno wyjść samodzielnie.
Anoreksja, bulimia, kompulsywne objadanie się: poznaj główne typy
W Polsce najczęściej diagnozowane zaburzenia odżywiania to anoreksja, bulimia oraz zaburzenie z napadami objadania się (BED). Każde z nich ma swoją specyfikę, choć wszystkie łączy wyniszczający wpływ na zdrowie fizyczne i psychiczne.
Anoreksja (jadłowstręt psychiczny): głód perfekcji, który wyniszcza od środka
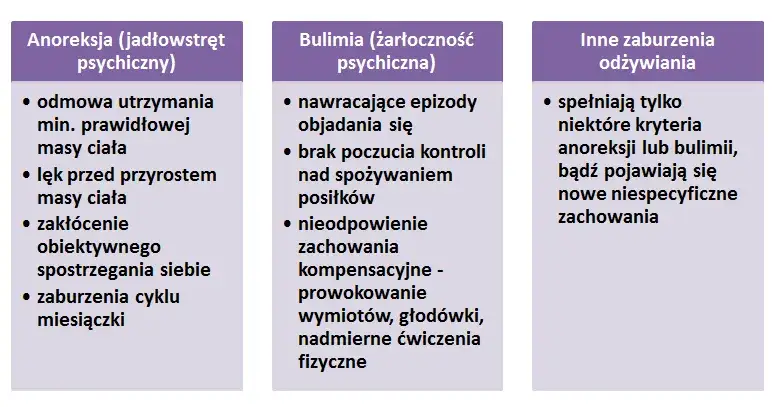
Anoreksja to jedno z najbardziej znanych i jednocześnie najgroźniejszych zaburzeń odżywiania. Charakteryzuje się drastycznym ograniczaniem jedzenia, często do minimalnych ilości, co prowadzi do znacznej niedowagi. Osoby cierpiące na anoreksję mają obsesję na punkcie wagi i kształtu ciała, odczuwają silny, wręcz paraliżujący lęk przed przytyciem, nawet jeśli ich waga jest krytycznie niska. Zniekształcony obraz własnego ciała sprawia, że mimo wychudzenia, nadal widzą się jako osoby zbyt grube. Wspomniane wcześniej sygnały behawioralne, takie jak unikanie posiłków, liczenie kalorii, nadmierna aktywność fizyczna, oraz psychiczne obsesyjne myślenie o jedzeniu i lęk są dla anoreksji niezwykle typowe i stanowią jej rdzeń.
Bulimia (żarłoczność psychiczna): ukrywany cykl napadów jedzenia i poczucia winy
Bulimia to zaburzenie, które często pozostaje ukryte przez długi czas, ponieważ waga osoby chorej może być w normie lub nawet lekko podwyższona. Jej charakterystyczną cechą są powtarzające się napady objadania się, podczas których spożywane są ogromne ilości jedzenia w krótkim czasie, często w sposób kompulsywny i poza kontrolą. Po tych epizodach następują zachowania kompensacyjne, mające na celu zapobieżenie przytyciu. Mogą to być wywoływanie wymiotów, nadużywanie środków przeczyszczających, diuretyków, intensywny, wręcz wyniszczający wysiłek fizyczny czy drastyczne głodówki. Całemu cyklowi towarzyszy ogromne poczucie winy, wstydu i upokorzenia, co sprawia, że choroba jest skrzętnie ukrywana. Fizyczne objawy bulimii często obejmują problemy z zębami i dziąsłami (erozja szkliwa, próchnica) z powodu częstych wymiotów, a także obrzęk ślinianek.
Zespół z napadami objadania się (BED): gdy jedzenie staje się sposobem na radzenie sobie z emocjami
Zespół z napadami objadania się (Binge Eating Disorder BED) to zaburzenie, w którym dominują powtarzające się epizody spożywania dużych ilości jedzenia w krótkim czasie, podobnie jak w bulimii. Kluczową różnicą jest jednak brak regularnych zachowań kompensacyjnych (takich jak wymioty czy nadmierne ćwiczenia). Osoby z BED często jedzą znacznie szybciej niż zwykle, do momentu odczuwania nieprzyjemnego przepełnienia, nawet gdy nie są głodne. Jedzenie staje się dla nich mechanizmem radzenia sobie ze stresem, smutkiem, lękiem czy nudą. Po napadzie pojawia się silne poczucie winy, wstydu i obrzydzenia do siebie, co prowadzi do dalszego pogłębiania problemu i często do nadwagi lub otyłości.
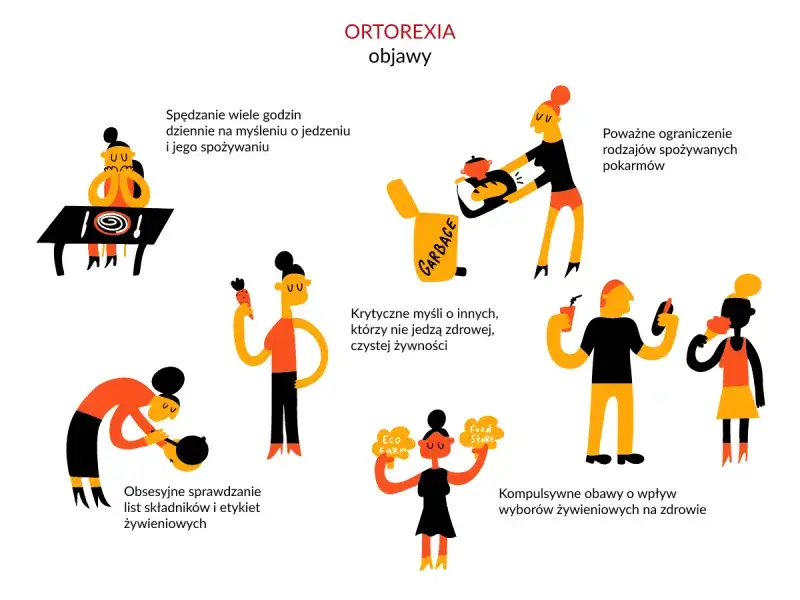
Ortoreksja i ARFID: mniej znane, ale równie groźne oblicza zaburzeń
Poza głównymi typami, coraz częściej spotykamy się z mniej znanymi, ale równie poważnymi zaburzeniami. Ortoreksja to obsesja na punkcie "zdrowego" jedzenia, która paradoksalnie prowadzi do restrykcji żywieniowych, niedożywienia i izolacji społecznej. Osoby z ortoreksją skupiają się na jakości, czystości i pochodzeniu produktów, eliminując coraz więcej grup pokarmowych, co z czasem staje się wyniszczające dla organizmu i psychiki.
ARFID (Avoidant/Restrictive Food Intake Disorder) to zaburzenie polegające na unikaniu lub ograniczaniu przyjmowania pokarmów, ale bez lęku przed przytyciem czy zniekształconego obrazu ciała, typowego dla anoreksji. Przyczyny mogą być różne: awersje sensoryczne (np. do tekstury, zapachu), lęk przed konsekwencjami jedzenia (np. zadławieniem, wymiotami) lub po prostu brak zainteresowania jedzeniem. Może to prowadzić do niedoborów żywieniowych i znacznej utraty wagi, wpływając negatywnie na rozwój i funkcjonowanie.
Jak cierpi ciało? Fizyczne konsekwencje zaburzeń odżywiania
Zaburzenia odżywiania to nie tylko cierpienie psychiczne, ale także poważne i często wyniszczające konsekwencje dla zdrowia fizycznego. Mogą być widoczne od razu lub rozwijać się w ukryciu, prowadząc do długoterminowych problemów, a nawet zagrożenia życia.
Od wypadających włosów po problemy z sercem: co dzieje się z organizmem?
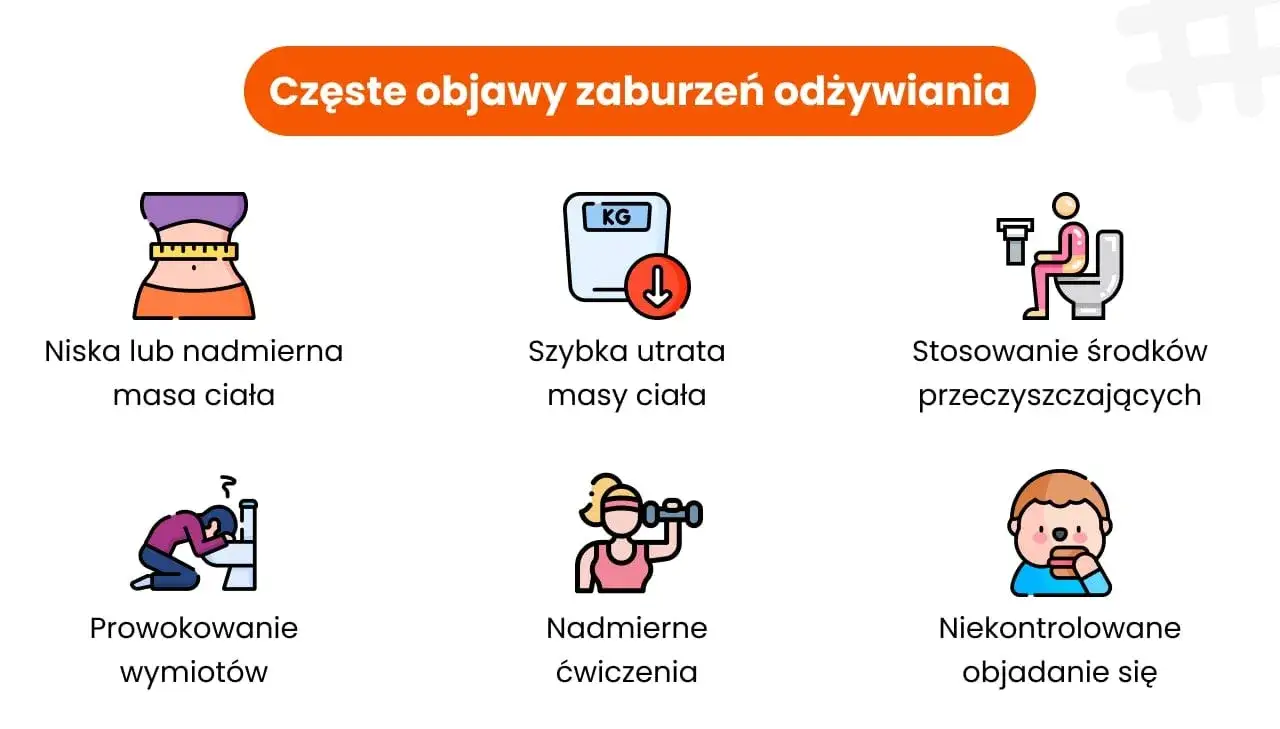
Kiedy organizm jest niedożywiony lub poddawany ekstremalnym obciążeniom, zaczyna wysyłać alarmujące sygnały. Oto niektóre z fizycznych objawów, na które zwracam uwagę:
- Znaczna utrata wagi lub jej częste wahania, które nie są wynikiem świadomej, zdrowej diety.
- Problemy z cerą, takie jak suchość, bladość, a nawet trądzik hormonalny.
- Wypadanie włosów, stają się one cienkie, łamliwe, często pojawia się meszek na ciele (lanugo) jako reakcja na niedożywienie.
- Zanik miesiączki u kobiet (amenorrhea), co jest silnym sygnałem zaburzeń hormonalnych.
- Problemy z zębami i dziąsłami, szczególnie erozja szkliwa, próchnica i stany zapalne dziąseł, typowe dla bulimii z powodu częstych wymiotów.
- Ciągłe uczucie zimna, nawet w ciepłych pomieszczeniach, spowodowane zaburzeniami termoregulacji.
- Ogólne osłabienie, zawroty głowy, problemy z koncentracją, wynikające z niedoborów energetycznych i witaminowych.
- Dolegliwości gastryczne, takie jak przewlekłe bóle brzucha, zaparcia, wzdęcia, refluks.
Wszystkie te objawy mogą prowadzić do znacznie poważniejszych, zagrażających życiu problemów, takich jak arytmie serca, niewydolność narządów, osteoporoza czy uszkodzenia nerek.
Wpływ na płodność i hormony: cichy alarm, którego nie można zignorować
Zanik miesiączki (amenorrhea) to jeden z najbardziej niepokojących sygnałów u kobiet z zaburzeniami odżywiania. Jest to bezpośredni wynik poważnych zaburzeń w układzie hormonalnym, spowodowanych niedożywieniem i stresem. Długotrwała amenorrhea ma katastrofalne skutki dla zdrowia: prowadzi do spadku gęstości kości i osteoporozy (nawet u bardzo młodych osób), a także może mieć nieodwracalne konsekwencje dla płodności. To cichy alarm, który sygnalizuje, że organizm jest na granicy wyczerpania i potrzebuje pilnej interwencji.
Zdrowie psychiczne pod presją: depresja, lęki i izolacja społeczna jako skutki uboczne
Jako specjalista, wiem, że zaburzenia odżywiania rzadko występują w izolacji. Bardzo często współistnieją z innymi problemami psychicznymi, tworząc złożony obraz kliniczny. U moich pacjentów często obserwuję objawy depresji (smutek, apatia, brak energii), zaburzenia lękowe (napady paniki, lęk społeczny) oraz zaburzenia obsesyjno-kompulsyjne (np. obsesyjne myśli o jedzeniu). Co więcej, choroba prowadzi do poważnej izolacji społecznej wstyd, poczucie winy i obsesja na punkcie jedzenia sprawiają, że chorzy wycofują się z życia towarzyskiego, co tylko pogłębia ich cierpienie i utrudnia szukanie pomocy.
To nie "fanaberia" ani "trudny wiek": jak odróżnić zaburzenie od złych nawyków?
Chcę to podkreślić z całą mocą: zaburzenia odżywiania to poważne choroby psychiczne, a nie "fanaberia", "wybór", "dieta" czy "trudny wiek". To błędne przekonanie jest niestety bardzo rozpowszechnione i często prowadzi do bagatelizowania problemu, opóźniając tym samym niezbędne leczenie. Zrozumienie tej fundamentalnej różnicy jest kluczowe.
Kluczowa różnica: elastyczność diety a sztywność reguł narzuconych przez chorobę
Główna różnica między zdrowymi nawykami żywieniowymi a zaburzeniem odżywiania leży w elastyczności i intuicji. Zdrowe odżywianie to świadome wybory, które wspierają nasze ciało i umysł, ale jednocześnie pozwalają na spontaniczność, okazjonalne odstępstwa i radość z jedzenia. Jesteśmy w stanie zjeść pizzę z przyjaciółmi, nie czując przy tym paniki czy wyrzutów sumienia. Natomiast zaburzenia odżywiania cechuje sztywność, obsesyjny charakter myślenia o jedzeniu, wadze i ciele. Jedzenie przestaje być przyjemnością, a staje się źródłem lęku, kontroli i poczucia winy. Chory czuje się uwięziony w narzuconych sobie regułach, a jego życie zaczyna być kontrolowane przez chorobę, zamiast on sam kontrolować swoje życie.
Kiedy kończy się dbanie o siebie, a zaczyna obsesja? Granica jest cienka
Granica między świadomym dbaniem o zdrowie a obsesją jest przekraczana, gdy jedzenie i waga zaczynają kontrolować życie, zamiast je wspierać.
To zdanie idealnie oddaje sedno problemu. Kiedy myśli o jedzeniu i wyglądzie zaczynają dominować w Twojej głowie, wpływać na relacje, pracę, naukę i ogólne samopoczucie, to znak, że przekraczasz tę cienką granicę. W tym momencie potrzebujesz wsparcia.

Przeczytaj również: Fizyczne objawy lęku: Czy to nerwy, czy choroba?
Wiem, że coś jest nie tak: gdzie w Polsce szukać skutecznej pomocy?
Jeśli po przeczytaniu tego artykułu czujesz, że Ty lub bliska Ci osoba możecie zmagać się z zaburzeniami odżywiania, pamiętaj, że szukanie pomocy to akt odwagi i absolutnie kluczowy krok w procesie wyzdrowienia. Profesjonalne wsparcie jest dostępne i co najważniejsze jest skuteczne. Nie musisz mierzyć się z tym samemu/samej.
Lekarz psychiatra, psychoterapeuta, dietetyk: kto jest kim w zespole leczenia?
Skuteczne leczenie zaburzeń odżywiania wymaga często pracy interdyscyplinarnego zespołu specjalistów. Oto ich role:
- Lekarz psychiatra: Jest kluczową postacią. Stawia diagnozę, ocenia ogólny stan psychiczny pacjenta, a w razie potrzeby może wdrożyć farmakoterapię, która często wspomaga proces psychoterapii, zwłaszcza w przypadku współistniejących depresji czy zaburzeń lękowych.
- Psychoterapeuta: Prowadzi terapię indywidualną lub grupową, skupiając się na głębszych przyczynach zaburzenia, schematach myślenia i zachowania, które je podtrzymują. Pracuje nad obrazem ciała, samooceną i zdrowymi sposobami radzenia sobie z emocjami.
- Dietetyk kliniczny: Tworzy indywidualny plan żywieniowy, dostosowany do potrzeb pacjenta. Edukuje w zakresie zdrowych nawyków żywieniowych, pomaga w odbudowie prawidłowych relacji z jedzeniem i normalizacji wagi. Jest wsparciem w przełamywaniu lęków związanych z jedzeniem.
Terapia na NFZ i leczenie prywatne: jakie są możliwości i pierwszy krok?
W Polsce masz kilka możliwości szukania pomocy. Możesz skorzystać z Poradni Zdrowia Psychicznego działających w ramach NFZ, gdzie leczenie jest bezpłatne, ale często wiąże się z dłuższym czasem oczekiwania. Alternatywą są prywatne ośrodki terapeutyczne i gabinety specjalistów, które oferują szybszy dostęp do pomocy. Warto również poszukać wsparcia w organizacjach pozarządowych i grupach wsparcia, które mogą stanowić cenne uzupełnienie terapii. Pamiętaj, że pierwszym krokiem jest zazwyczaj konsultacja z lekarzem psychiatrą lub psychoterapeutą, który oceni sytuację i wskaże dalsze kroki.
Jak mądrze wspierać bliską osobę? Poradnik dla rodziny i przyjaciół
Wspieranie bliskiej osoby z zaburzeniami odżywiania to wyzwanie, ale Twoja rola jest nieoceniona. Oto kilka praktycznych wskazówek:
- Bądź cierpliwy/a i unikaj oceniania: Zaburzenie odżywiania to choroba, a nie zła wola. Krytyka i presja mogą pogorszyć sytuację.
- Słuchaj aktywnie i empatycznie: Daj bliskiej osobie przestrzeń do wyrażania uczuć, bez prób natychmiastowego rozwiązywania problemów.
- Edukuj się na temat choroby: Im więcej wiesz, tym lepiej rozumiesz, przez co przechodzi Twój bliski, i tym skuteczniej możesz pomóc.
- Zachęcaj do profesjonalnej pomocy: Twoim zadaniem jest wspieranie w szukaniu i utrzymywaniu leczenia, a nie leczenie samej/samego.